航空总医院多学科协作(MDT)救治脑干出血患者突破死亡禁区
2015年底的一个夜晚,一阵急促的120呼啸声由远而近,划破了夜空的宁静。一名昏迷的女性患者被送入航空总医院急诊科,医护人员立刻投入紧急抢救中。经医生检查发现,患者双侧瞳孔呈针尖样,四肢弛缓性瘫痪,双侧下肢病理征为阳性。因患者呼吸不规律,创伤脑血管神经外科值班医师立即陪同患者进行头颅CT检查,检查结果证实为脑干出血,出血量高达8ml,病情危重!患者立即被安排入住神经外科重症监护病房。
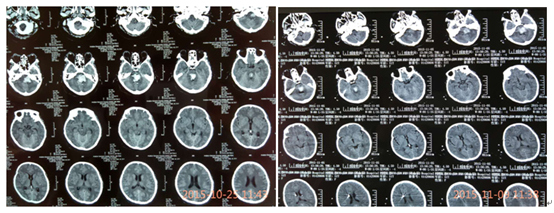
治疗前后,患者脑部影像图像对比
入住重症监护病房后,创伤脑血管神经外科主任金永健博士高度重视,迅速组织脑血管病医疗团队为患者进行了留置口咽通气道改善通气,降压、止血、健脑等治疗,并请麻醉科紧急会诊行气管插管、呼吸机辅助呼吸,经上述急救,患者病情略稳定。但2天后,患者意识障碍加重呈深昏迷状态,频繁恶心、呕吐,双侧瞳孔中央位、散大固定,复查头颅CT提示:脑干出血进一步增多、量约14ml,全脑干出血破坏脑干上行激活系统,并破入四脑室,梗阻性脑积水!患者病情再次告病危!金主任立即决定在床旁局麻下行“双侧脑室外引流术+换能器植入术”,缓解颅内高压并持续监测患者颅内压力变化。术后,患者意识障碍无明显缓解,舌后坠明显、呼吸困难伴痰液增多,中枢性高热40℃以上伴应激性溃疡;针对颅内高压,主管医生立即予以尿激酶溶通四脑室积血,恢复脑脊液循环;床旁行“气管切开术”管理呼吸道,予以冰毯机物理降温,亚低温治疗减轻脑水肿和降低脑耗氧量及颅内压,冰盐水及止血药物3小时一次胃管注入控制胃肠道出血;期间患者循环系统紊乱,心率较快、达130-170次/分,科室遂请心内科会诊协助控制心率;患者血管挛缩、输液困难,在B超导引下留置PICC成功,保证临床救治工作的有序进行。后科室再请呼吸内科会诊,协助控制肺部感染。在全科医护人员及多学科通力协作下,患者的病情终于得到了控制,成功度过了脑干出血最危险的第4天、第5天、第6天、第7天!
患者病情稳定一周后,复查头颅CT提示:脑积水明显缓解,但仍有交通性脑积水,难以耐受夹闭脑室引流管24小时,所以不能拔除引流管,否则仍会出现急性脑积水导致生命危险。而长期留置引流管又会加重患者脑室感染的风险,对于患者本人来说也是雪上加霜、难以承受的风险,可能会葬送之前的所有努力!阴云再次笼罩在医护人员及患者家属的心里,患者家属因难以支撑这种病情的反复变化及现实的压力,多次要求自动出院听天由命,但关键时刻的放弃或者是犹豫,结局就是死亡!救治团队重新审视病情,思索解决的方案,决心间断夹管并辅助腰椎穿刺的传统做法,终于,在2周的时限内成功拔管,患者的颅内压监测始终在10mmHg正常范围内,好医师网,并且在2天的时间内成功复温,好医师网,从亚低温恢复正常体温,没有高热、惊厥、休克及心率紊乱等复温过程中常见的合并症;再观察了3天,患者生命体征均较平稳,并且存在情感反应,在住院17天后顺利出院,回家继续康复(高压氧)治疗。
众所周知,脑干是管理调节体温、呼吸、心跳、血压等生命体征的中枢,是大脑的司令部。脑干出血是神经系统急重症,病死率极高。脑干一旦损伤,在治疗过程中随时会出现呼吸、循环两大生存支持系统紊乱或骤停,深昏迷、继发脑积水、酸碱失衡、应激性溃疡、中枢性高热、尿崩、水-电解质失衡、肺部感染等等各种生命体征紊乱及多脏器功能衰竭,可以说脑干出血是临床最凶险、预后最差的病例。据统计,脑干出血量在5ml以上,死亡率90%左右。其中,脑干出血量超过10ml以上的死亡率100%。
该患者的成功救治,是航空总医院医护人员高度关注生命,以如履薄冰的态度对高危患者分秒必争、全力以赴的抢救的结果。由于抢救团队对病情的准确判断与及时、严谨的处理,在死亡率高达100%的医学领域,航空总医院医学团队创造了临床救治的奇迹,实现了文献记录零的突破。这一结果也离不开多学科的协作(MDT),在患者救治的不同阶段,除了神经外科外,麻醉科、心内科、呼吸科对患者的成功救治也起到了至关重要的作用。(航空总医院神经医学中心 张毅)

[责任编辑:李然]
(责任编辑:好医师网)